Атипичная пневмония как передается
Атипичная пневмония как передается
Атипичная пневмония (тяжелый острый респираторный синдром) – инфекционное заболевание легких, которое сопровождается тяжелым течением и угрожает жизни человека. Его возбудителем является ранее неизвестный вирус из семейства коронаровирусов.
Вначале симптомы атипичной пневмонии похожи на проявления гриппа: повышение температуры, слабость, боли в мышцах, позже возникает сухой кашель. Вирус может вызывать пневмонию (воспаление легких), дыхательную недостаточность (состояние, при котором легкие не могут обеспечить насыщение крови необходимым количеством кислорода) и в некоторых случаях даже приводить к летальному исходу.
Впервые болезнь была зафиксирована в Китае в 2002 году. Через несколько месяцев случаи заболевания были выявлены в странах Азии, Европы, Северной Америки. В основном инфекция передается воздушно-капельным путем.
Высокая заболеваемость, смертность и быстрое распространение вируса вызвали серьезную настороженность со стороны экспертов в области здравоохранения. Совместными усилиями различных стран эпидемию удалось остановить. С 2004 года случаев заражения отмечено не было.
Тяжелый острый респираторный синдром.
Severe acute respiratory syndrome (SARS).
Течение заболевания можно разделить на две стадии.
Общая информация о заболевании
Возбудитель атипичной пневмонии относится к семейству коронаровирусов. Обычно они вызывают простудные заболевания с легким течением у людей, а у животных могут поражать легкие, желудочно-кишечный тракт, нервную систему, приводя к тяжелым заболеваниям. Ученые предполагают, что возбудитель атипичной пневмонии у людей эволюционировал из нескольких вирусов животных.
При чихании, кашле больного в воздух попадают вирусные частицы. Вдыхая их, здоровый человек может заразиться атипичной пневмонией. Некоторые исследователи считают, что заражение может происходить при попадании вирусных частиц с поверхности окружающих предметов (например, телефонных трубок, ручек дверей).
С момента проникновения инфекции в организм до появления первых симптомов проходит от 2 до 7 дней – этот промежуток времени называется инкубационным периодом. Затем возникают проявления заболевания. Наибольшая вероятность заражения – на второй неделе заболевания. Для профилактики распространения инфекции больные изолируются от окружающих.
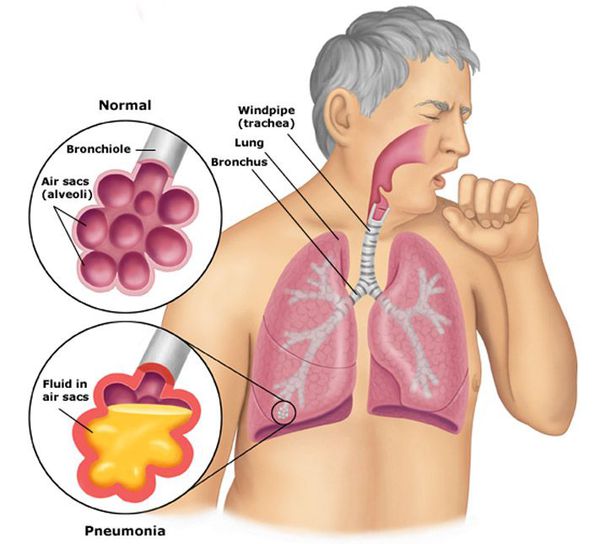
Попадая в организм человека, вирус атипичной пневмонии вызывает повреждение легких. При этом возникает пневмония (воспаление легких), повреждаются альвеолы (специальные пузырьки, в которых происходит газообмен), функция дыхательной системы нарушается. Это приводит к дыхательной недостаточности (состояние, при котором нарушена функция легких и снижено количество кислорода в крови). В некоторых случаях может потребоваться перевод пациента на искусственную вентиляцию (функцию легких выполняет специальный дыхательный аппарат). Более тяжелое течение заболевания характерно для пациентов старшей возрастной категории (от 50 лет и выше), пациентов с заболеваниями сердечно-сосудистой системы, страдающих гепатитом, диабетом.
Кто в группе риска?
* Группа риска более тяжелого течения заболевания:
Во время появления первых случаев данного заболевания еще не существовало специфических методик диагностики атипичной пневмонии. Сейчас есть специальные лабораторные тесты для ее выявления.
Эффективного лечения атипичной пневмонии на сегодняшний день не существует. Используются препараты различных групп: противовирусные, антибиотики широкого спектра действия, глюкокортикоиды (гормоны коры надпочечников, которые обладают выраженным противовоспалительным действием) и др.
Лечение направлено на уменьшение выраженности симптомов заболевания, поддержание нарушенных функций организма (например, применение искусственной вентиляции легких), профилактику вторичных инфекционных осложнений (присоединение других возбудителей инфекции, которые могут вызывать поражение различных органов).
Ученые продолжают работать над созданием препарата для борьбы с вирусом, вызывающим атипичную пневмонию. Ведутся также исследования по разработке вакцины для ее профилактики.
Людям, контактирующим с больным человеком, необходимо:
Больных необходимо изолировать на время, пока не пройдет 10 дней с момента полного исчезновения симптомов атипичной пневмонии.
Рекомендуемые анализы
Атипичная пневмония
Пневмония – острое инфекционное заболевание нижних отделов дыхательных путей. Воспаление легких или пневмония является распространенной патологией, развитие которой обусловлено жизнедеятельностью микроорганизмов.
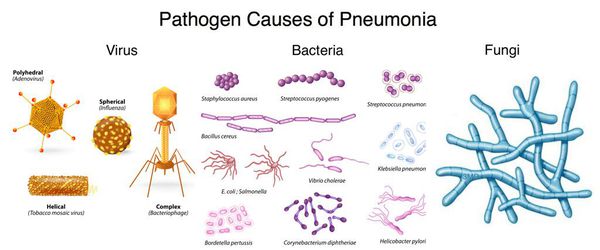
Атипичная пневмония является одной из форм воспаления легких, при которой патологический процесс развивается под действием атипичных возбудителей. При этом у больного выявляются признаки, нехарактерные для данного заболевания. Атипичную пневмонию вызывают микоплазмы, легионеллы или хламидии. Воспалительный процесс в легких при отсутствии лечения или некачественной терапии может нанести серьезный вред здоровью.
Пройти обследование и получить лечение по поводу пневмонии можно в Юсуповской больнице. Врачи клиники следуют европейским рекомендациям по лечению данного заболевания и назначают пациентам современные препараты, зарегистрированные в РФ. Для улучшения состояния больного и его восстановления врачами-реабилитологами разрабатывается комплекс уникальных мероприятий.
В Юсуповской больнице работают кандидаты и доктора медицинских наук, обладающие знаниями и опытом лечения атипичных пневмоний. Они индивидуально подходят к выбору лекарственных препаратов для комбинированной терапии. Пациентов с тяжелым течением атипичной пневмонии круглосуточно госпитализируют в отделение реанимации и интенсивной терапии. Врачи-реаниматологи контролируют их состояние с помощью современных кардиомониторов. В каждую палату централизовано подается кислород. Искусственную вентиляцию легких проводят с помощью аппаратов экспертного класса.
Особенности заболевания
Атипичная пневмония носит острый характер появления признаков. Данная разновидность воспаления легких активно изучается врачами-пульмонологами, так как данный термин появился в медицине относительно недавно – в начале 30 годов XX века. Атипичная пневмония распространена среди молодых людей, также патологический процесс может развиваться у детей.
Одной из задач, которую решают современные врачи-пульмонологи, является подбор действенных препаратов, подавляющих жизнедеятельность вирусов и бактерий. Врачи-пульмонологи при назначении терапевтических мероприятий используют клинические рекомендации по лечению атипичной пневмонии.
Комплекс лечебных мероприятий, назначаемых пациентам Юсуповской больницы, зависит от множества факторов, одним из которых является стадийность процесса. Выявлено, что развитие атипичной пневмонии происходит в несколько стадий:
Лечение атипичной пневмонии у взрослых в многопрофильной Юсуповской больнице проводится в комфортных условиях. Пациенты, которым показано стационарное лечение, размещаются в просторных палатах, где есть необходимые гигиенические принадлежности. Юсуповская больница располагается в месте с развитой инфраструктурой, поэтому клиенты могут приехать на общественном транспорте. Для удобства пациентов, приезжающих на личном автомобиле предусмотрена парковочная зона.
Причины развития
Развитие воспалительного процесса в легких связано с жизнедеятельностью патогенных микроорганизмов, имеющих различные характеристики. Это обуславливает многообразие форм атипичной пневмонии. Наиболее часто выявляется атипичная пневмония у детей и молодых людей. Причинами атипичного воспаления легких являются следующие возбудители:
На ранних сроках диагностика заболевания затруднена. Поэтому врачи-пульмонологи рекомендуют при появлении признаков воспалительного процесса в дыхательных путях обратиться в Юсуповскую больницу для прохождения обследования под руководством кандидатов и профессоров медицинских наук.
Главной сложностью при лечении атипичной пневмонии являются мутации возбудителей, в результате чего повышается их устойчивость к лекарственным средствам. При лечении пациентов Юсуповской больницы используются препараты, эффективность которых подтверждена множеством исследований. При этом пациентам назначаются только те медикаменты, которые сертифицированы в РФ.
Классификация
Заражение атипичной пневмонией происходит воздушно-капельным путем при проникновении в организм патогенных микроорганизмов. Специалисты выделяют несколько форм атипичной пневмонии в зависимости от вида возбудителя:
Атипичные формы крупозной пневмонии имеют выраженные клинические проявления. У больных резко повышается температура тела, и появляются болевые ощущения в грудной клетке. Врачи-пульмонологи Юсуповской больницы регулярно повышают свою квалификацию и изучают опыт других специалистов в данной области, что позволяет улучшить качество терапии и проводить высокоточную диагностику тех форм заболевания, которые не имеют ярко выраженных признаков.
Симптомы заболевания у детей
В детском возрасте возбудителями пневмонии в большинстве случаев являются бактерии микоплазмы. Для данной разновидности заболевания характерна плохо выраженная температурная реакция и быстрое ухудшение состояния.
Если развивается атипичная пневмония у детей, симптомы усиливаются быстро, именно данный признак должен насторожить родителей и стать поводом для обращения в медицинское учреждение. Основные симптомы атипичной пневмонии у детей:
Полиморфная сыпь на коже является одним из признаков атипичной пневмонии у детей, кроме этого, при развитии заболевания может происходить увеличение печени и селезенки. При атипичной пневмонии возникает боль в грудной клетке, поэтому дети могут лежать на стороне пораженного легкого для уменьшения болевых ощущений.
Эмфизема легких является распространенным осложнением атипичной пневмонии у новорожденных детей. Опасность патологии в данном возрасте заключается в том, что она протекает крайне тяжело и лечение осложнено невозможностью использования сильнодействующих средств.
Врачи-пульмонологи рекомендуют родителям при появлении патологических признаков обращаться к специалистам для получения консультации и прохождения диагностики. Лечение препаратами без назначения врача может стать причиной различных осложнений, так как в детском возрасте заболевание протекает наиболее выражено.
Признаки заболевания у взрослых
Атипичная пневмония, симптомы у взрослых при которой могут отличаться от обычного воспаления легких, характеризуется появлением выраженных признаков в стадию разгара. Симптомы атипичной пневмонии у взрослых:
Данные признаки являются общими для различных форм атипичной пневмонии, однако у больных могут появляться другие симптомы, обусловленные определенным штаммом микроорганизма. При рассмотрении рентгеновского снимка очаг воспаления может быть рассеян, поэтому для постановки диагноза используется комплекс высокоточных мероприятий.
Наиболее тяжело атипичная пневмония протекает в форме синдрома острого респираторного заболевания. Признаки заболевания на начальной стадии схожи с проявлениями гриппа, однако через несколько дней больной может испытывать тахикардию и выраженную одышку. Течение заболевания зависит от иммунного ответа организма, при ослабленном иммунитете состояние пациента быстро ухудшается. В Юсуповской больнице пациентам, находящимся в тяжелом состоянии, оказывают экстренную помощь. При ярко выраженной симптоматике незамедлительно проводится диагностика и госпитализация.
Врачи-пульмонологи отмечают случаи, когда развивается атипичная пневмония, и при этом симптомы у взрослых без температуры схожи с проявлениями других воспалительных заболеваний органов дыхания. Высокоточная диагностика позволяет специалистам установить причины патологического процесса и выявить возбудителя.
Микоплазменная атипичная пневмония
Возбудителем заболевания является микоплазма. Атипичная пневмония у детей диагностируется в 21% случаев, у взрослых – в 25%. Наиболее часто болеют дети в возрасте от 3 до 14 лет. Инфекция распространяется воздушно-капельным путем.
Инкубационный период продолжается от 3 до 11 дней. Затем следует короткий продромальный период, который занимает до 1 суток. Основными симптомами микоплазменной атипичной пневмонии являются:
умеренная головная боль;
сухость, боль или першение в горле;
Во время обследования врач выявляет покраснение и увеличение фолликулов на задней стенке глотки. Кашель, появляющийся вначале заболевания, постепенно нарастает. Он становится приступообразным, но в течение 2-3 недель остается малопродуктивным. При поражении легочной ткани состояние пациента ухудшается, температура тела повышается, появляется озноб и признаки интоксикации.
Особенностью микоплазменной атипичной пневмонии является несоответствие физикальных изменений рентгенологическим данным и отсутствие эффекта от лечения антибиотиками группы пенициллина или цефалоспоринами. На 3-5 сутки во время аускультации выслушивается ослабленное дыхание и незначительное количество влажных хрипов. Заподозрить микоплазменную атипичную пневмонию позволяет наличие на рентгенограммах слабоинтенсивной или среднеинтенсивной неоднородной тени инфильтрации, которая видна на фоне резко измененного легочного сосудистого рисунка.
Для диагностики микоплазменных атипичных пневмоний врачи Юсуповской больницы используют следующие методы:
микробиологический (посев мокроты и смывов из носоглотки на специальные питательные среды);
серодиагностику (реакцию связывания комплемента);
выявление антигенов микоплазмы в биологических средах человека.
Экспресс-диагностику атипичной пневмонии проводят с помощью методов ДНК- и РНК-зондов.
Для лечения микоплазменной атипичной пневмонии у взрослых используют антибактериальные препараты группы макролидов, линкозамидов. Детям старше 8 лет и взрослым назначают доксициклин. При развитии бронхообструктивного синдрома показано использование бронхолитиков.
Хламидийные пневмонии
Атипичная пневмония может развиться при проникновении в организм хламидий. Заболевание передается воздушно-капельным путем. Возбудитель инфекции попадает во внешнюю среду при разговоре, кашле, чихании. Входными воротами являются верхние дыхательные пути. В течение 48 часов после заражения происходит полное обездвиживание ворсинок эпителия бронхов.
Хламидийная атипичная пневмония начинается с повышения температуры тела до 38-39°С. Пациенты предъявляют жалобы на боль в суставах и мышцах, головную боль, першение в горле. С первых дней заболевания появляется сухой кашель, иногда с небольшим количеством слизистой мокроты. При аускультации выслушиваются влажные и сухие хрипы. На рентгенограмме видна интерстициальная или мелкоочаговая инфильтрация.
Клиническая диагностика хламидийной атипичной пневмонии у детей и взрослых представляет значительные трудности, так как симптомы заболевания сходны с признаками поражения респираторного тракта другими микроорганизмами. Поставить диагноз можно, используя серологические методы исследования. Для идентификации возбудителя в Юсуповской больнице применяют микроскопию мазков, окрашенных по Романовскому-Гимзе, полимеразную цепную реакцию, культуральные методы, твердофазный иммуноферментный анализ на основе моноклональных антител. Для лечения хламидийной пневмонии используют макролиды и фторхинолоны. Применяют также вибрамицин.
Легионеллезная пневмония
Легионеллезная пневмония – острое инфекционное заболевание, обусловленное микроорганизмами, относящимися к роду легионелла. Входными воротами инфекции является слизистая оболочка дыхательных путей. Возбудители проникают в организм при вдыхании водных аэрозолей (кондиционеры воздуха, душ, ванна, увлажнители, систем искусственной вентиляции легких, ультразвуковые распылители воды, фонтаны). Фактов передачи инфекции от человека к человеку не установлено.
Патологические изменения охватывают не менее одной доли легкого и протекают в виде сливной пневмонии. Продолжительность инкубационного периода от 2 до 10 суток. Симптомами легионеллезной атипичной пневмонии являются:
умеренная головная боль;
подъем температуры в течение 1-2 суток до 40°С;
Одновременно появляется сухой кашель, а затем начинает отделяться слизистая или слизисто-гнойная мокрота. У некоторых пациентов развивается одышка, мышечные и плевральные боли, тошнота, рвота и боли в области живота. В процессе физикального обследования пульмонологи не выявляют признаков уплотнения легочной паренхимы. На рентгенограммах виден гораздо больший объем поражения, чем это определяется в процессе физикального обследования. На ранних этапах заболевания можно выявить односторонние инфильтраты. Они представляют собой округлые тени, имеющие тенденцию к слиянию, которые занимают не менее одной доли.
Почти у 30% пациентов отмечаются симптомы выраженной гипоксемии и гипервентиляции. В Юсуповской больнице проводят искусственную вентиляцию легких с помощью современных стационарных и переносных аппаратов. Для лечения легионеллезной атипичной пневмонии внутривенно вводят эритромицин. При тяжелом течении заболевания его комбинируют с рифампицином. Резервными препаратами являются доксициклин, ципрофлоксацин и ципролет.
Тяжелый острый респираторный синдром
В развитии тяжелого респираторного синдрома ведущая роль принадлежит коронавирусу человека. Он вызывает у взрослых поражение верхних дыхательных путей, а у детей бронхов и легких. У пациентов развивается атипичная пневмония.
Инкубационный период составляет 3-10 дней. Заболевание начинается со следующих симптомов:
неустойчивого повышения температуры тела до 38-39°С;
Эти признаки вирусной инфекции сохраняются в течение нескольких дней или становятся менее выраженными. При прогрессировании болезни температура тела повышается, нарастает слабость, головная боль, у пациента появляется чувство нехватки воздуха. Дыхание становится затрудненным, учащенным. Пациенты предъявляют жалобы на сердцебиение и стеснение в груди.
Диагностика
Заражение пневмонией может происходить как воздушно-капельным путем, так и при использовании вещей, с которыми контактировал больной. Настороженность следует проявлять людям, взаимодействовавшим с больным, так как распространение болезни зачастую происходит в коллективах. Врачи при осмотре пациента и изучении клинических признаков могут заподозрить развитие атипичной пневмонии, после чего для постановки диагноза назначить высокоточные исследования и лабораторные тесты.
Лабораторными методами исследования, позволяющими выявить атипичную пневмонию, являются:
общий анализ крови с лейкоцитарной формулой;
изучение содержания в крови ферментов: АСТ и АЛТ, концентрация которых при атипичной пневмонии увеличивается;
иммуноферментный анализ, при котором определяется наличие в организме антител к возбудителю пневмонии;
выявление в крови и выделениях из дыхательного тракта РНК вируса.
При перкуссии в нижнебоковых и задних отделах грудной клетки определяется притупление легочного звука. Во время аускультации на фоне ослабленного дыхания выслушивается крепитация и влажные мелкопузырчатые хрипы. В связи с ухудшением насыщения крови кислородом появляется цианоз (синюшность) носогубного треугольника, отмечается глухость сердечных тонов.
Изменения при рентгенологическом исследовании у части пациентов можно обнаружить только в разгаре болезни. Они характеризуются наличием инфильтратов в периферических отделах легочных полей. При прогрессировании заболевания инфильтраты увеличиваются в размерах, становятся двусторонними.
В периферической крови отмечаются следующие изменения:
увеличение относительного числа нейтрофилов.
При биохимическом исследовании крови определяется повышение активности лактатдегидрогеназы, трансаминазы, уменьшение концентрации натрия в плазме крови. Пропорционально тяжести поражения легких снижается насыщение крови кислородом.
При подозрении на атипичную пневмонию показана рентгенография органов грудной клетки. Изменения в легких, которые могут быть обнаружены специалистом, появляются через 10 дней после заражения. В Юсуповской больнице проводится дифференциальная диагностика атипичной пневмонии, при которой исключаются заболевания со схожей симптоматикой.
Высокоточная диагностика позволяет выявить штамм возбудителя и начать лечение атипичной пневмонии по индивидуальному плану. Терапия проводится в условиях стационара, поэтому пациент круглосуточно получает медицинскую помощь.
Лечение
Лечение атипичной пневмонии проводится по двум направлениям. Первое направлено на устранение симптоматики, второе заключается в борьбе с возбудителем воспаления легких. Антибиотики назначаются для уничтожения микроорганизмов, курс лечения составляет 10-14 дней. Выбор препарата обусловлен типом возбудителя. Антибактериальная терапия при данном заболевании является также мерой профилактики вторичного воспаления. Дополнением к медикаментозной терапии являются массажи и дыхательная гимнастика, которые назначаются при стабилизации состояния.
Для устранения проявлений болезни назначаются муколитики, противовоспалительные и жаропонижающие средства. Подключение пациента к аппарату ИВЛ является экстренной мерой при дыхательной недостаточности. При атипичной пневмонии больным следует соблюдать режим питания и употреблять достаточный объем жидкости. Кроме этого, пациентам могут назначаться различные витамины.
В отделении реанимации и интенсивной терапии с целью дезинтоксикации проводят инфузионную терапию кристаллоидными растворами, внутривенно медленно вводят иммуноглобулины. При развитии респираторного дистресс-синдрома используют особые режимы искусственной вентиляции легких, интубационно или ингаляционно вводят препараты сурфактанта. С помощью кардиомониторов контролируют основные параметры равновесия внутренней среды организма. Для поддержания достаточного мочеотделения проводят оптимальную инфузионную терапию, назначают диуретики.
В Юсуповской больнице проводится стационарное лечение атипичной пневмонии. Пациенты размещаются в комфортных палатах, где установлена современная система вентиляции, что имеет особое значение при заболеваниях органов дыхания. Кроме того, каждый пациент получает необходимые гигиенические средства.
Прогноз
Прогноз того, как будет развиваться атипичная пневмония, определяют симптомы и тип возбудителя. При своевременной терапии и сильном иммунном ответе прогноз благоприятный. В детском возрасте воспаление легких может осложняться поражением альвеол и развитием эмфиземы. Кроме этого, при самолечении может происходить переход заболевания в хроническую форму.
При отсутствии лечения возможен летальный исход, однако современные терапевтические методы позволяют оказывать качественную помощь пациентам с различными формами и тяжестью заболевания. Врачи Юсуповской больницы проводят экстренную госпитализацию и принимают меры, необходимые для улучшения состояния больного.
Пациенты могут обратиться в Юсуповскую больницу при ухудшении состояния в любое время суток. Записаться на прием к кандидатам и докторам наук с многолетним опытом работы в удобное время, узнать о стоимости и условиях предоставления услуг можно по телефону Юсуповской больницы.
Что такое пневмония? Причины возникновения, диагностику и методы лечения разберем в статье доктора Макарова Е. А., пульмонолога со стажем в 13 лет.
Определение болезни. Причины заболевания
Пневмония, или воспаление лёгких (Pneumonia) — вариант острой респираторной инфекции, поражающей лёгочную ткань. Лёгкие состоят из небольших мешотчатых образований (альвеол), которые в ходе акта дыхания здорового человека должны наполняться воздухом. При пневмонии альвеолы заполнены жидкостью (экссудатом) и гноем, которые ухудшают газообмен. [1]
Внебольничная пневмония (ВП) — это острое инфекционное заболевание, особенно часто встречающееся среди жителей городов. По статистике, предоставленной разными авторами, в России пневмонией ежегодно заболевает около 1 500 000 человек. В структуре смертности на долю пневмоний в России в 2015 году приходилось до 50% (в группе болезней органов дыхания), в 2016 году смертность от этого заболевания достигла 21 на каждые 100 тысяч жителей. [2]
Факторы риска
Наибольшему риску развитию пневмонии подвержены:
К другим факторам риска относятся:
Заразна ли пневмония
Пневмонию может вызывать множество различных микроорганизмов. Многие из них передаются от человека к человеку, однако не у всех при воздействии одних и тех же микробов развивается пневмония.
Как передаётся пневмония
Вирусы и бактерии, приводящие к развитию пневмонии, могут передаваться воздушно-капельным и контактно-бытовым путём. Грибковая пневмония обычно развивается, когда люди вдыхают микроскопические частицы грибка из окружающей среды.
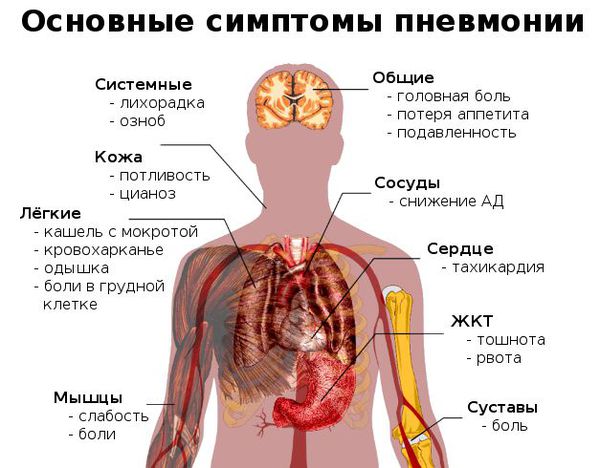
Симптомы пневмонии
Переохлаждение организма нередко становится причиной, запускающей процесс развития воспаления лёгких у взрослых. Затем последовательно появляются симптомы заболевания.
Как распознать симптомы пневмонии:
Признаки пневмонии у взрослого:
Признаки пневмонии у ребёнка
У детей симптомы пневмонии обычно выражены сильнее — они болеют с более высокой температурой, при которой могут развиться фебрильные судороги. Кроме того, дети, особенно совсем маленькие, зачастую плохо умеют откашливать мокроту, поэтому не всегда удаётся заметить её гнойный характер — жёлтый или зелёный цвет и неприятный запах.
Патогенез пневмонии
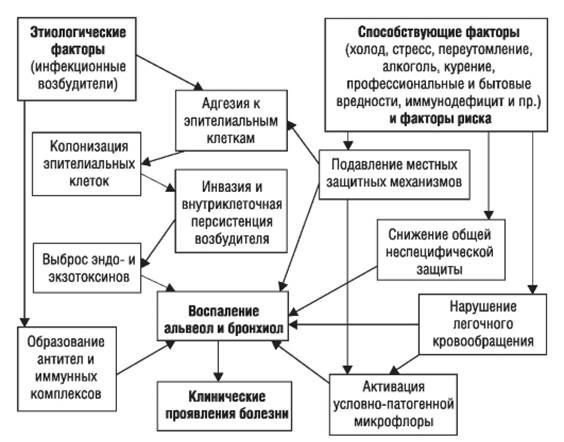
Ведущие механизмы, которые приводят к развитию ВП:
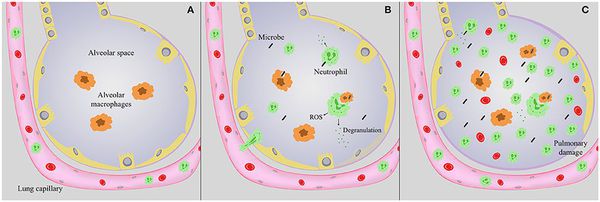
Стартовым импульсом развития пневмонии лёгких становится прикрепление (адгезия) микробных агентов к поверхностной мембране клеток эпителия бронхов, особенно при предшествующей дисфункции реснитчатого мерцательного эпителия и изменении мукоцилиарного клиренса.
Следующим шагом в образовании воспаления является размножение микробного агента в клетках бронхиального эпителия. Нарушение целостности мембраны этих клеток приводит к интенсивной продукции биологически активных веществ — цитокинов. Они вызывают направленное движение (хемотаксис) макрофагов, нейтрофилов и целого ряда иных клеток в область воспаления.
На следующих стадиях воспалительного процесса очень значимую роль играет последовательное проникновение (инвазия), жизнедеятельность микроорганизмов внутри клеток и продукция токсинов. Все эти процессы в итоге заканчиваются экссудативным воспалением внутри альвеол и бронхиол. Наступает фаза клинических проявлений болезни. [4]
Классификация и стадии развития пневмонии
В Международной классификации болезней 10-го пересмотра (МКБ-10) в разделе «Х. Болезни органов дыхания» выделяют следующие виды пневмонии:
Данная классификация построена по этиологическому принципу, то есть основывается на виде возбудителя, послужившего причиной воспаления лёгких. [5]
Также отдельно выделяют аспирационную пневмонию, которая возникает при вдыхании или пассивном попадании в лёгкие различных веществ в большом объёме, чаще всего — рвотных масс, которые вызывают воспалительную реакцию.
К аспирационной пневмонии приводят:
Особенности лечения аспирационной пневмонии — использование эндоскопических методов промывания и очищения дыхательных путей, антибактериальных и отхаркивающих препаратов.
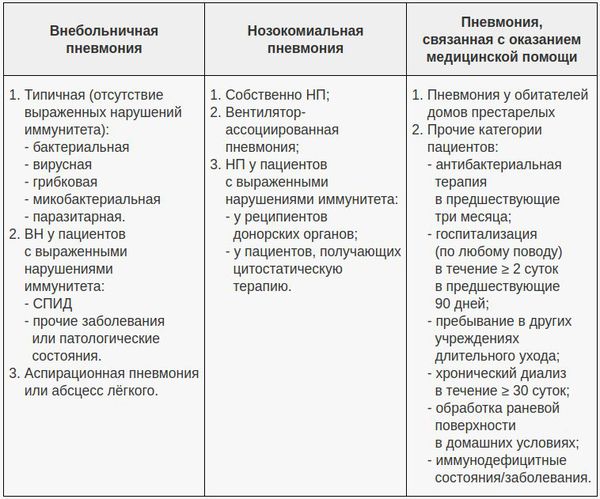
В современной клинической практике самой популярной является классификация, учитывающая три основных фактора: условия появления пневмонии, особенности инфицирования лёгочной ткани и статус иммунной системы пациента. В этом аспекте очень важно отличать внебольничную пневмонию (ВП) и внутрибольничную пневмонию (нозокомиальную, НП), поскольку концепции их лечения разнятся. Внебольничной считают пневмонию, развившуюся за пределами стационара либо выявленную в первые 48 часов после госпитализации в стационар. С 2005 года ряд авторов выделяет пневмонию, связанную с медицинским вмешательством. [6]
Признаки внебольничной, внутрибольничной (нозокомиальной) и связанной с оказанием медицинской помощью пневмонии
Осложнения пневмонии
Многие авторы выделяют две категории осложнений, развивающихся при пневмонии — «лёгочные» и «внелёгочные».
К «лёгочным» осложнениям относятся:
«Внелёгочными» осложнениями являются:
В настоящее время такое деление представляется весьма условным, поскольку интоксикационный синдром при пневмонии распространяется на весь организм.
Плеврит — воспалительное заболевание, при котором в плевральной полости скапливается избыточное количество жидкости. Наблюдается особенно часто при бактериальной и вирусной природе возбудителя.
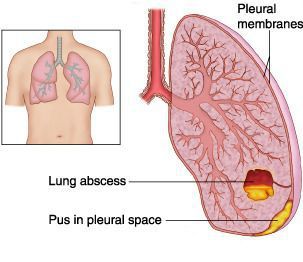
Абсцесс лёгкого — патологический инфекционный процесс, проявляющийся образованием в лёгочной ткани более или менее ограниченной полости (> 2 см в диаметре) из-за местного отмирания тканей и последующего гнойного распада. Очень часто к развитию абсцессов приводит инфицирование анаэробными микроорганизмами.
Эмпиема плевры — скопление гноя в плевральной полости, довольно часто становится крайне неблагоприятным исходом течения экссудативного плеврита.
Острая дыхательная недостаточность — резкое нарушение дыхания, при котором уменьшается транспорт кислорода в лёгкие, а обеспечение должного газового состава артериальной крови становится невозможным. В результате недостаточного поступления кислорода наступает «кислородное голодание» (гипоксия). Значительный дефицит кислорода угрожает жизни больного и может потребовать развёртывания мероприятий неотложной интенсивной терапии.
Сепсис — является самым грозным и тяжёлым осложнением пневмонии. Он развивается при проникновении инфекционного агента в кровь, и далее происходит его циркуляция по кровяному руслу. Особенность сепсиса заключается в образовании гнойных очагов во всём теле. Клинические проявления сепсиса очень яркие: температура тела повышается до фебрильных цифр, возникает тяжёлый синдром интоксикации, проявляющийся головной болью, тошнотой, рвотой, реже диареей, кожа становится «землистого» оттенка).
ДВС-синдром — патология со стороны системы гемостаза (свёртывающей и противосвёртывающей системы крови), приводящее к изменению нормальной микроциркуляции в сосудистом русле за счёт массивного кровотечения с одновременным образованием тромбов. [7]
Диагностика пневмонии
Диагностические исследования при ВП направлены на уточнение диагноза, определение возбудителя, оценку тяжести течения и прогноза заболевания, а также на обнаружение осложнений.
Алгоритм диагностики при подозрении на ВП включает:
Диагноз ВП является доказанным при выявлении у пациента очаговой инфильтрации лёгочной ткани, подтвержденной рентгенологически и, как минимум, двух из перечисленных ниже признаков:
Важно! При отсутствии или недоступности рентгенологического подтверждения очаговой инфильтрации в лёгких диагноз «ВП» считается неуточненным. При этом диагноз «Пневмония» может быть обоснован данными эпиданамнеза (истории болезни), наличием соответствующих жалоб и местных проявлений. [3]
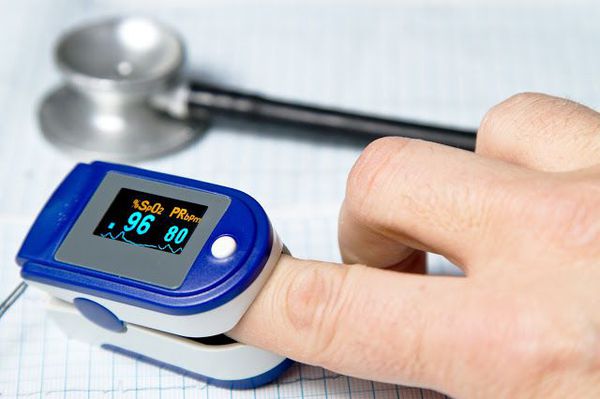
Очень важным моментом в диагностике пневмоний является использование метода пульсоксиметрии. Во всех клинических рекомендациях озвучена необходимость измерения сатурации у каждого пациента с воспалением лёгких. [9]
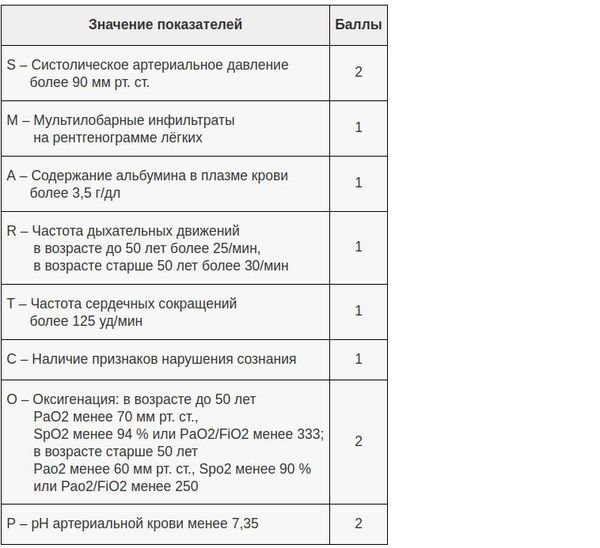
В настоящий момент существует целый ряд диагностических приёмов, позволяющих разделить все ВН на две категории — тяжёлые и нетяжёлые. Так, главной задачей шкал оценки тяжести (бальных систем) является выявление пациентов с неблагоприятным прогнозом и высоким риском осложнений. [8] Примеры таких шкал являются:
После определения степени тяжести лечащий врач принимает решение о месте лечения — амбулаторное наблюдение или госпитализация.
Как отличить воспаление лёгких от ОРВИ, гриппа и бронхита
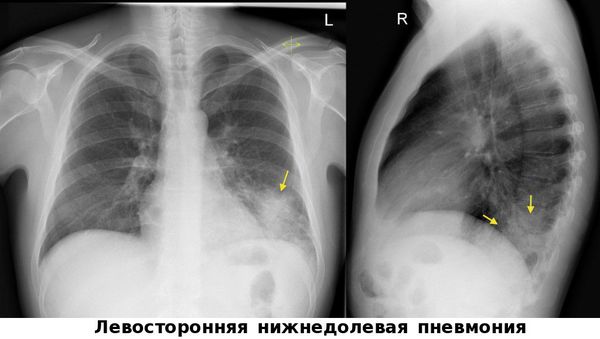
Чтобы отличить воспаление лёгких от сезонных ОРВИ, гриппа и бронхита необходима визуализация лёгких — рентгенография органов грудной клетки, цифровая флюорография или компьютерная томография органов грудной клетки. Эти методы позволяют обнаружить инфильтраты в лёгочной ткани.
Лечение пневмонии
Какой врач лечит заболевание
Пневмонию лечит терапевт или пульмонолог.
Когда обратиться к врачу
К врачу следует обратиться при появлении проблем с дыханием, болях в груди, постоянной лихорадке (свыше 38 °C) и кашля, особенно с мокротой.
Показания при заболевании
Лечение пациентов с ВП является комплексным и основывается на нескольких базовых принципах:
Чрезвычайно важным является своевременное обнаружение и лечение декомпенсации или обострения сопутствующих заболеваний, так как их наличие/тяжесть может кардинальным образом влиять на течение пневмонии. [10]
Антимикробные препараты
Важно! Антибактериальная терапия (АБТ) может быть назначена только врачом, в противном случае резко возрастает риск лекарственной устойчивости (резистентности) микроорганизмов.
Основные группы антимикробных препаратов, используемых при лечении пневмонии:
В некоторых случаях при наличии особых показаний могут быть использованы препараты других групп (тетрациклины, аминогликозиды, линкозамиды, ванкомицин, линезолид).
При вирусных пневмониях (как правило, ассоциированных с вирусом гриппа) наибольшее значение имеют ингибиторы нейраминидазы (оселтамивир и занамивир), которые обладают высокой активностью в отношении вирусов гриппа А и Б.
При лечении амбулаторных пациентов предпочтение отдают пероральным антибиотикам (обычно в таблетированной форме). При лечении пациентов в стационаре используют ступенчатый подход: начинают с парентерального введения антибиотиков (предпочтителен внутривенный путь), в дальнейшем по мере клинической стабилизации пациента переводят на пероральный приём (таблетки).
Длительность антимикробной терапии нетяжёлой ВП определяется индивидуально, при тяжёлой ВП неуточнённой этиологии — продолжается как минимум 10 дней. Осуществление более длительных курсов АБТ (от 14 до 21 дней) рекомендовано только при развитии осложнений болезни, наличии очагов воспаления за пределами лёгочной ткани, инфицировании S.aureus, Legionella spp., неферментирующими микроорганизмами (P.aeruginosa).
В клинической практике очень важным является решение о возможности прекращения АМТ в нужный момент. Для этого разработаны критерии достаточности:
Респираторная поддержка
Острая дыхательная недостаточность (ОДН) является ведущей причиной смерти пациентов с ВП, поэтому адекватная респираторная поддержка — важнейший компонент лечения таких пациентов (конечно же, в совокупности с системной антибиотикотерапией). Респираторная поддержка показана всем пациентам с ВП при РаО2 [4]
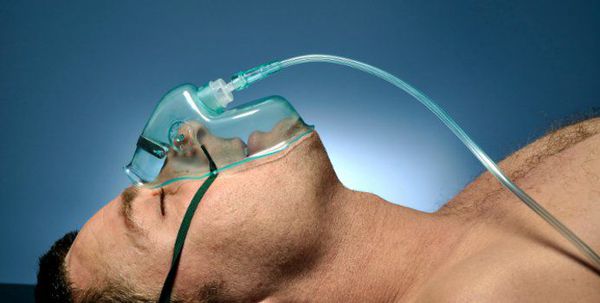
Кислородотерапия проводится в случае умеренной нехватки кислорода в крови при помощи простой носовой маски или маски с расходным мешком.
Искусственная вентиляция лёгких (ИВЛ) используется в том случае, если даже при ингаляциях кислородом целевой уровень насыщения крови кислородом не достигается.
Показания к ИВЛ при ОДН на фоне ВП:
Неантибактериальная терапия
Представлена тремя основными классами препаратов:
Глюкокортикостероиды
Вопрос о назначении ГКС рассматривается в первую очередь при тяжёлой ВП, которая осложнена септическим шоком. ГКС способствуют ограничению разрушающего влияния системного воспаления с помощью различных геномных и негеномных эффектов.
Иммуноглобулины
Применение ИГ при терапии инфекций, осложнённых сепсисом, основано на разнообразных эффектах: от нейтрализации бактериальных токсинов до восстановления реактивности клеток при феномене «иммунного паралича».
В лечении сепсиса наиболее эффективны поликлональные ИГ, которые по сравнению с плацебо снижают относительный риск смерти. Рутинное применение внутривенных ИГ пациентами с тяжёлой ВП, осложнённой сепсисом нецелесообразно.
Иммуностимуляторы
Интерес к этим препаратам связан с их способностью усиливать фагоцитоз, образование и созревание нейтрофилов. Однако в связи с отсутствием убедительной доказательной базы на текущий момент они практически не используются в рутинной практике.
Противопоказания при заболевании
При пневмонии крайне не рекомендуется заниматься самолечением, особенно с использованием антибиотиков. В настоящий момент существует много групп антибактериальных препаратов, для подбора адекватной терапии врач задаст несколько вопросов об истории заболевания, лекарственной непереносимости, предыдущем использовании антибиотиков и о том, какие ещё препараты пациент принимает регулярно. В остром периоде заболевания рекомендовано воздержаться от активного использования физиотерапевтических методов лечения, особенно связанных с нагреванием тканей.
Прогноз. Профилактика
Благоприятный или неблагоприятный исход при ВП зависит от нескольких факторов:
Риск смерти минимален у пациентов молодого и среднего возраста с нетяжёлым течением ВП и не имеющих сопутствующие заболевания. У пациентов пожилого и старческого возраста существует риск летального исхода при наличии значимой сопутствующей патологии (ХОБЛ, злокачественные новообразования, алкоголизм, диабет, хроническая сердечная недостаточность), а также в ситуациях развития тяжёлой ВП.
Основная причина смерти больных с тяжёлой ВП — устойчивая нехватка кислорода, септический шок и недостаточность всех органов и систем. Согласно исследованиям, основными факторами, связанными с неблагоприятным прогнозом больных с тяжёлой ВП, являются:
Говоря о России, отдельно следует упомянуть позднее обращение пациентов за квалифицированной медицинской помощью. Это становится дополнительным фактором риска неблагоприятного исхода.
Как предотвратить пневмонию
В настоящий момент во всём мире доступны весьма эффективные средства, позволяющие защитить себя и своих близких от этого грозного заболевания — пневмококковые и гриппозные вакцины.
С целью специфической профилактики пневмококковых инфекций, в том числе пневмоний, у взрослых используются две вакцины:
Все пациенты с высоким риском пневмоний должны быть защищены такими вакцинами. [11]