соас средней тяжести что это
Синдром обструктивного апноэ сна (СОАС)
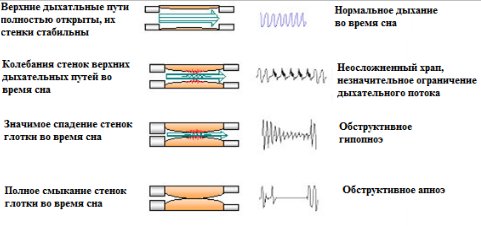
Остановка дыхания во сне из-за сужения дыхательных путей на уровне глотки — одно из самых опасных нарушений сна. Дыхательные усилия при этом сохраняются, но воздух или вовсе не попадает в лёгкие, или поток его значительно снижен. Это состояние может привести к «ночной» смерти, причина которой ошибочно приписывается остановке сердца. Сужение дыхательных путей проявляется храпом. По данным статистики, каждый пятый человек после 30-ьт лет постоянно храпит во сне. Часто храп воспринимается как неприятный для окружающих, но безопасный звуковой феномен. К сожалению, это не так. Храп может быть предвестником и одним из основных симптомов серьезного заболевания — синдрома обструктивного апноэ сна (СОАС).
СОАС — это заболевание, характеризующееся наличием храпа, периодическим спадением верхних дыхательных путей на уровне глотки с прекращением легочной вентиляции, снижением уровня кислорода крови, грубой фрагментацией сна и избыточной дневной сонливостью. Среди людей в возрасте от 30 до 60 лет, не считающих себя больными, СОАС был выявлен у 9% женщин и 24 % мужчин. Часто свидетелями этого заболевания являются бодрствующие близкие, которые с тревогой наблюдают, как внезапно обрывается храп и возникает пугающая остановка дыхания, затем спящий громко всхрапывает и вновь начинает дышать. Иногда может отмечаться до 500 остановок дыхания за ночь общей продолжительностью до 4 часов, что ведет как к острому, так и хроническому недостатку кислорода и существенно увеличивает риск развития артериальной гипертонии, нарушений ритма сердца, инфаркта миокарда, инсульта и внезапной смерти во сне.
К перечисленным симптомам СОАС могут добавляться расстройства в сексуальной сфере, учащением мочеиспускания в ночное время и другие проблемы. Хроническое недосыпание приводит к тому, что даже в дневные часы у таких пациентов имеется сниженный уровень бодрствования, внимания, они неожиданно могут заснуть в самое неподходящее время. Люди, страдающие остановкой дыхания во сне, в 7 раз чаще становятся жертвами автокатастроф.
Причины СОАС те же, что и у храпа. Разница заключается лишь в степени их выраженности. Если при храпе стенки дыхательных путей только вибрируют при прохождении струи воздуха, то при СОАС они периодически полностью спадаются, прекращая доступ воздуха в легкие. Факторами, способствующими появлению храпа и СОАС, являются ожирение, патология полости носа и глотки, приводящая к сужению просвета верхних дыхательных путей, нарушения прикуса, гипотиреоз (пониженная функция щитовидной железы).
Диагноз собственно храпа, как правило, не вызывает особых затруднений. Гораздо сложнее обстоит дело с диагностикой СОАС, которая возможна только в условиях специализированного центра при обязательном участии врача-сомнолога.
С целью коррекции СОАС в настоящее время используется аппаратный метод создания постоянного положительного давления в верхних дыхательных путях пациента. Воздух, подаваемый на вдох под постоянным положительным давлением, препятствует спадению стенок глотки во время сна. Метод получил название СРАР-терапия (аббревиатура английских слов Continuous Positive Airway Pressure — постоянное положительное давление в дыхательных путях).
Кроме СРАР-терапии для лечения СОАС применяют целый ряд хирургических операций, направленных на расширение и последующую стабилизацию просвета глотки (увулопалатинофарингопластика и др), ортодонтическое лечение: внутриротовые устройства и для смещения нижней челюсти во время сна и другие методы лечения. Однако, при тяжелой форме СОАС и отсутствии явных анатомических дефектов, которые можно было бы устранить хирургически, единственным эффективным методом лечения является создание постоянного положительного давления в дыхательных путях (СРАР-терапия).
Процедура подбора лечебного давления проводится в лабораториях сна. В последствии оно остается достаточно стабильным на протяжении месяцев и лет, если человек существенно не меняет массу тела. В последствии пациент самостоятельно пользуется аппаратом в домашних условиях.
В тяжелых случаях аппарат необходимо использовать каждую ночь. При более легком течении заболевания возможно периодическое применение аппарата (4-5 раз в неделю). Лечение практически не дает побочных эффектов. Отмена аппаратного лечения (даже если оно проводилось несколько лет) не влечет за собой каких-либо осложнений, за исключением постепенного возвращения исходной симптоматики. Применение аппарата не излечивает человека, но обеспечивает нормальный сон, улучшение качества жизни и профилактику серьезных осложнений. Даже очень тяжелые больные уже через несколько дней могут ощутить значительное улучшение самочувствия.
В лаборатории сна клиники «Мединеф» осуществляется весь комплекс мероприятий по диагностике и проведению СРАР-терапии у больных с синдромом обструктивного апноэ сна. Мы предлагаем помощь в выборе и приобретении лечебного оборудования для персонального использования, а также контроль за долгосрочным лечением в домашних условиях.
Записаться на прием к врачу можно ежедневно по многоканальному телефону (812) 603-03-03.
Как определяют тяжесть синдрома обструктивного апноэ сна
Диагноз синдрома обструктивного апноэ сна часто можно заподозрить уже на основании характерных жалоб – храпа, дневной сонливости и ряда других, но ставится он только после проведения специального ночного исследования дыхания – кардиореспираторной полиграфии.
Варианты нарушения дыхания во сне
На основании полученных результатов рассчитывается среднее количество эпизодов полной остановки дыхания (апноэ) или значительного уменьшения дыхательного потока (гипопноэ) за час сна – так называемый индекс апноэ-гипопноэ. В том случае, когда обнаруживается более пяти дыхательных пауз в час, диагноз сонного апноэ считается подтвержденным. Но, как и всякое другое заболевание, синдром обструктивного апноэ сна подразделяют на легкий, средней тяжести и тяжелый.
Классификация синдрома обструктивного апноэ сна на основании индекса апноэ-гипопноэ
[The Report of an American Academy of Sleep Medicine Task Force, 1999].
| Тяжесть синдрома сонного апноэ | Норма | Легкий | Средней тяжести | Тяжелый |
| Индекс апноэ-гипопноэ | менее 5 | 5 и более, но меньше 15 | 15 и более, но меньше 30 | 30 и более |
В чем же состоит разница? Почему врачами принято именно такое деление? Все просто – эта классификация имеет логичное клиническое обоснование.
Тяжесть апноэ сна определяет прогноз заболевания и дальнейшую тактику лечения
В ходе специальных исследований было показано, что именно при индексе апноэ-гипопноэ более пяти начинают постепенно проявляться первые симптомы болезни. В группе же пациентов с индексом апноэ-гипопноэ более 15 количество и выраженность жалоб начинает увеличиваться, а при индексе апноэ-гипопноэ более 30 не просто беспокоят плохое самочувствие и сильная дневная сонливость, но самое главное – возрастает в разы вероятность возникновения опасных сердечно-сосудистых осложнений – инфарктов и инсультов, нередко приводящих к смертельному исходу.
Это принципиально важно с практической точки зрения. В настоящее время наличие высокой вероятности возникновения сердечно-сосудистых болезней и смерти от них пока что можно считать однозначно доказанным только для пациентов с тяжелой формой сонного апноэ, а эффективное лечение у них нарушений дыхания во время сна радикально эти риски уменьшает.
 При легкой форме апноэ сна иногда достаточно сменить образ жизни и привыкнуть спать на боку Таким образом, пациентов с легкой формой апноэ сна в большом числе случаев можно активно не лечить, а ограничиться наблюдением и рекомендациями по изменению образа жизни – снижение веса, отказ от курения и чрезмерного употребления алкоголя перед сном, сон на боку, а не на спине. Если основной проблемой такого пациента является нарушающий покой окружающих громкий храп, то после консультации сомнолога ему может быть рекомендована увеличивающая просвет глотки хирургическая операция или использование изготавливаемого опытным стоматологом специального ротового вкладыша. В случае обнаружения апноэ средней тяжести требуются более серьезные меры, но решение о начале лечения, его характере и объеме все же принимается индивидуально. Здесь все еще можно обсуждать хирургическую операцию или изготовление ротовой каппы, но уже правомочно рассматривать назначение СиПАП терапии. Тут следует искать баланс между мнением лечащего врача и желанием пациента.
|
Лечение
Объем статьи позволяет нам лишь в общих чертах описать подходы к лечению храпа и СОАС. Следует подчеркнуть, что выбор конкретного метода или совокупности методов лечения у конкретного пациента зависит от сочетания причин и тяжести расстройств дыхания во сне.
Прежде всего, следует отметить, чего категорически нельзя делать у пациентов с СОАС — это назначать снотворные и транквилизаторы, обладающие миорелаксирующим и респираторно-депрессивным действием, например, бензодиазепиновые транквилизаторы [Вейн А. М., 2002]. В начале статьи мы упоминали пациента, которому был назначен Феназепам, который, по всей видимости, существенно ухудшил состояние и вызвал гипертонический криз. На уровне первичного звена здравоохранения, когда дефицит времени и ресурсов не позволяет исключить СОАС у пациентов с жалобами на плохой сон, а клиническая ситуация требует назначения снотворных, можно с осторожностью, взвешивая пользу и риски, назначать гипнотики, которые в наименьшей степени влияют на респираторную функцию. К ним относятся Донормил или небензодиазепиновые агонисты бензодиазепиновых рецепторв (Z-группа), например, Санвал.
Общепрофилактические мероприятия у пациентов с храпом и СОАС включают снижение массы тела, прекращение курения, ограничение потребления алкоголя, сон на боку. При неосложненном храпе возможно использование спреев для горла, облегчающих храп.
У пациентов с ретро- и микрогнатией возможно применение внутриротовых аппликаторов, смещающих вперед нижнюю челюсть.
При наличии явных анатомических препятствий на уровне носа и глотки (искривление носовой перегородки, резкая гипертрофия миндалин) требуется соответствующее хирургическое лечение.
Следует отдельно остановиться на селективных оперативных вмешательствах на мягком небе (лазерных или радиочастотных). При неосложненном храпе у пациентов с достаточно широким просветом глотки и исходно удлиненным небным язычком эти вмешательства эффективны. Однако у пациентов с исходно узкой глоткой и среднетяжелыми формами СОАС наблюдается мультисегментарное спадение дыхательных путей на уровне неба, корня языка и даже надгортанника. В этой ситуации подрезание небного язычка практически не дает эффекта в отношении апноэ сна. Более того, если после лазерного или радиочастотного ожога происходит ретракция тканей глотки, это может еще больше ее сузить и привести к развитию фарингостеноза. В свете изложенного становится понятным, почему в Стандартах Американской академии медицины сна по применению лазерной увулопалатопластики для лечения храпа и апноэ сна (1994, пересмотр 2000 г.) первый же пункт гласит: «Лазерная увулопалатопластика не рекомендуется для лечения расстройств дыхания во сне, включая синдром обструктивного апноэ сна».
Основным методом лечения пациентов со среднетяжелой формой СОАС и ожирением является неинвазивная вспомогательная вентиляция легких постоянным положительным давлением во время ночного сна (СРАР-терапия — аббревиатура английских слов Continuous Positive Airway Pressure). Суть метода очень проста. Если дыхательные пути немного «раздувать» во время сна, то это будет препятствовать их спадению и устранит основной механизм развития заболевания. Лечение проводится с помощью небольшого компрессора, который подает в дыхательные пути постоянный поток воздуха через гибкую трубку и носовую маску.
Полный эффект лечения достигается в первую же ночь лечения. У больного исчезают храп, остановки дыхания и нормализуется ночной сон. В тяжелых случаях аппарат необходимо использовать каждую ночь. При более легком течении заболевания возможно периодическое применение аппарата (4–5 раз в неделю). Лечение практически не дает побочных эффектов. Отмена аппаратного лечения (даже если оно проводилось несколько лет) не влечет за собой каких-либо осложнений, за исключением постепенного возвращения исходной симптоматики. Применение аппарата не излечивает человека, но обеспечивает нормальный сон, улучшение качества жизни и профилактику серьезных осложнений.
В заключение следует отметить, что синдром обструктивного апноэ сна является актуальной проблемой современной медицины из-за большой распространенности этой патологии в популяции, увеличения риска сердечно-сосудистых осложнений и значительного ухудшения качества жизни пациентов. В настоящее время врач, информированный о данной проблеме, располагает возможностью своевременного выявления больных с этой потенциально летальной патологией. Вовремя назначенное лечение позволяет в подавляющем большинстве случаев предотвратить нежелательные последствия и значительно улучшить качество жизни пациента.
Литература
ФГУ «Клинический санаторий «Барвиха» Управления делами Президента РФ, Москва

.gif)